Резекція шлунка для схуднення: що це таке, види, харчування після операції, наслідки
Як проводиться резекція шлунка для схуднення. Списки показань і протипоказань. Ознайомтеся з ходом операції та основними етапами. Рекомендації по живленню після неї. У прагненні позбутися від зайвих кілограмів на що тільки не йдуть люди! Однією з найбільш кардинальних заходів є бариатрия — хірургічне лікування ожиріння.
Як проводиться резекція шлунка для схуднення. Списки показань і протипоказань. Ознайомтеся з ходом операції та основними етапами. Рекомендації по живленню після неї.
У прагненні позбутися від зайвих кілограмів на що тільки не йдуть люди! Однією з найбільш кардинальних заходів є бариатрия — хірургічне лікування ожиріння. Єдине, що добре, — без призначення лікаря вона недоступна, інакше б кожен другий просив собі що-небудь всередині урізати або вшити, лише б стати стрункішою.
В рамках такої терапії для схуднення нерідко проводиться резекція шлунка, яка не дозволяє людині з’їдати дуже багато з-за значного зменшення обсягів органу. Зниження розміру порцій — це зведення до мінімуму споживаних калорій, а значить — втрата ваги. Але чи так все добре на практиці, як і в теорії? Для початку варто зрозуміти, що це таке і наскільки ефективно дане оперативне втручання.
Сутність процедури
Гастропилорэктомия, або дистальна гастректомія, або резекція шлунка, — це операція, що призначається для лікування різних захворювань ШКТ. Вона являє собою або часткове видалення органу, або повне його відсікання. При цьому лікарі гарантують подальше відновлення функціональності шлунково-кишкового тракту, вдало використовуючи анастомоз.
Спочатку все це проводилося тільки в крайніх випадках, коли інші методи терапії виявлялися безсилими і людині загрожував летальний результат. Але на сьогоднішній день резекція є складовою частиною баріатричної хірургії і призначається при ожирінні останньої ступеня.
Ця операція може сприяти схудненню?
Як показує практика, після резекції шлунка можлива втрата до 50% ваги від загальної початкової маси тіла. Але, щоб прийти до такого результату, потрібно дуже постаратися. Якщо метод здається вам легким, ви помиляєтеся. Доведеться і в харчуванні себе обмежити, і змиритися з тим, що у вас тепер не всі органи працюють в колишньому режимі.
Показання та протипоказання
Так як операція відноситься до хірургії і є досить складною, потрібно знати медичні показання до неї.
Свідчення
Абсолютні:
- злоякісна пухлина;
- хронічна виразка з підозрою на малігнізацію;
- декомпенсований стеноз воротаря;
- гіпертрофічна гастропатия;
- синдром Золлингераэллисона.
Відносні:
- доброякісна пухлина (зазвичай — множинний поліпоз);
- компенсований / субкомпенсований стеноз воротаря;
- морбідне ожиріння.
При ожирінні резекція призначається тільки при певних умовах:
- якщо ІМТ більше 40 кг/м2;
- якщо ІМТ трохи більше 35 кг/м2, але при цьому ожиріння спровокувало розвиток супутніх захворювань і є ризик формування нових патологій на тлі надмірної ваги (зазвичай це цукровий діабет, безпліддя, гіпертонія, проблеми з суглобами, варикоз, серцева або легенева недостатність, обструктивне апное, метаболічний синдром і ін);
- якщо ІМТ > 35 кг/м2, але при цьому інші методи лікування (дієта, препарати, фізіотерапія, ЛФК) виявляються неефективними.
Бандажування шлунка, наприклад, можуть призначити, якщо так забажає пацієнт і аргументує свій вибір такої методики лікування ожиріння. З резекцією так не вийде — цю операцію може порадити виключно лікар, згідно з результатами медичного обстеження.
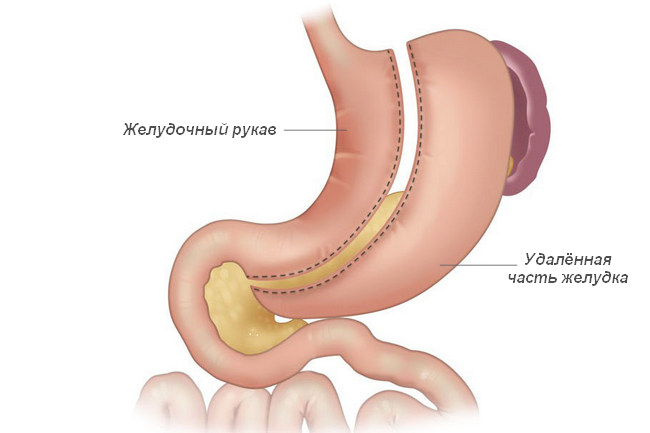 Рукавна (поздовжня) резекція шлунка
Рукавна (поздовжня) резекція шлунка
Протипоказання:
- асцит (черевна водянка);
- вагітність;
- гемофілія;
- захворювання серцево-судинної системи (є ризик погіршення стану хворого під час анестезії;
- кахексія (виснаження організму);
- метастази в печінці, легенях, яєчниках;
- патології ШКТ: езофагіт, варикоз стравоходу на тлі гіпертензії, цироз печінки, виразка шлункова і 12-ти палої кишки, хронічний панкреатит;
- прийом стероїдів, гормональних препаратів;
- психічні порушення;
- раковий перитоніт;
- синдром «ласуни» — нестримне і безконтрольне вживання тортів, цукерок, шоколаду, морозива та інших вуглеводів: в цьому випадку резекція не буде сприяти схудненню, так як вона вимагає обмежень у харчуванні в післяопераційний період;
- важке ураження нирок;
- хронічний алкоголізм.
Для того, щоб виявити протипоказання перед операцією проводиться повне медичне обстеження. І тільки за його підсумками лікар вирішує, проводити хірургічне втручання або продовжувати шукати інші способи лікування.
Плюси і мінуси
Як і у будь-якої іншої хірургічної методики, у резекції шлунка є і переваги, і недоліки. Їх слід дізнатися заздалегідь. Можливо, якщо якась чаша ваг перетягне, рішення буде відкладено, щоб уникнути ускладнень і розчарування в результатах.
Плюси:
- після операції не потрібно постійно стежити за обсягом порцій і вважати добові калорії: частина шлунка вже не розтягнеться, тому він тепер завжди буде швидко наповнюватися і давати в мозок сигнал про насичення;
- операція проводиться один раз;
- не вимагає корекції результатів або повторних втручань;
- у тіло не імплантуються чужорідні тіла;
- при резекції шлунка «страждає» тільки даний орган, а всі інші відділи ШКТ продовжують функціонувати без перебоїв, що не порушує звичний процес перетравлення їжі;
- застосування лапароскопії забезпечує мінімальний ділянку ушкодження (інструменти вводяться через маленькі отвори, тобто розрізи порожнини будуть дуже невеликими);
- загоєння ран відбувається швидко;
- курс реабілітації досить короткий;
- дозволяє втратити 50%, а то і всі 90% зайвої ваги, причому схуднення відбувається в самі короткі терміни — таких результатів можна досягти лише за півроку.
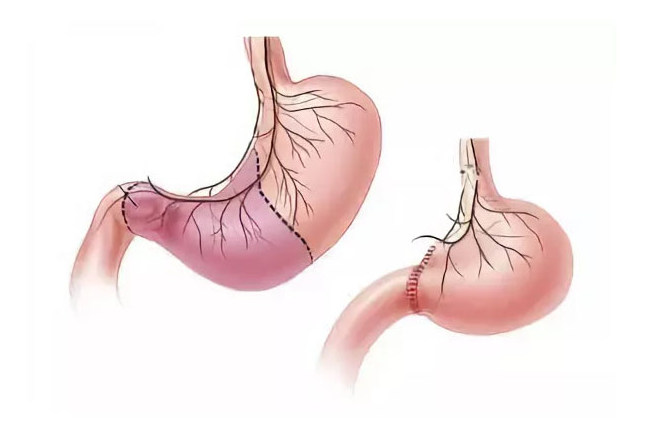 Дистальна (часткова) резекція шлунка
Дистальна (часткова) резекція шлунка
Мінуси:
- часткове висічення шлунка призводить до того, що просування твердої їжі відтепер буде затрудняться і на перших порах це може викликати дискомфорт і навіть біль в області живота, але з часом вони проходять;
- занадто багато побічних ефектів: найбільш частий і найнеприємніший — печія, запалення в черевній порожнині, внутрішні шлункові кровотечі, ушкодження селезінки;
- небажані наслідки у вигляді кишкових розладів можуть супроводжувати пацієнта протягом півроку, поки організм не звикне: метеоризм, діарея, запор;
- на місці швів і микронадрезов іноді утворюється грижа;
- процес незворотний (на відміну від того ж бандажування, наприклад);
- неправильно зроблений скріпочний шов сприяє розвитку і поширенню всередині організму інфекційних та протизапальних процесів — це найбільш небезпечні ускладнення, які можуть призвести до перитоніту і летального результату при відсутності медичної допомоги;
- можлива кишкова непрохідність, так як посічений шлунок володіє зниженою перистальтикою.
Читаєш всі переваги — і хочеться негайно записатися в чергу на операцію, щоб позбутися ненависного жиру. Але після вивчення недоліків багатьом стає по-справжньому страшно використовувати настільки кардинальний метод.
Види
Існують різні види резекції шлунка. Який з них обере лікар — не можна сказати з точністю, тому що тут враховується безліч специфічних у медичному плані нюансів. Самостійно розібратися в них складно.
В залежності від місця ушивання і анастомозу:
- за Більрот I — з’єднання кукси шлунка і 12-палої кишки по типу «кінець-в-кінець»;
- по Більрот II — накладання анастомозу між залишком шлунка і тонкої кишки по типу «бік-у-бік»;
- за Гофмейстера-Финстереру — модифікація методики по Більрот II: кукса 12-палої кишки ушивається наглухо, анастомоз накладається між рештою органу і худою кишкою за типом «кінець-в-бік»;
- за Ру — щоб уникнути дуоденогастрального рефлюксу з’єднують проксимальний відросток тонкої кишки і 12-типерстную за типом «кінець-в-бік»;
- за Бальфуру — резекція доповнюється соустьем між кишковими петлями і застосовується переважно при лікуванні пухлинних новоутворень, але не для схуднення.
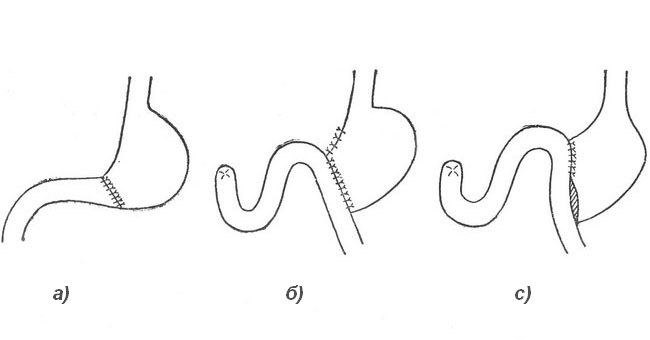 Схеми резекції шлунка: а) за Більрот I; б) за Більрот II; в) за Гофмейстера-Финстереру
Схеми резекції шлунка: а) за Більрот I; б) за Більрот II; в) за Гофмейстера-Финстереру
Залежно від частини віддаленого шлунка:
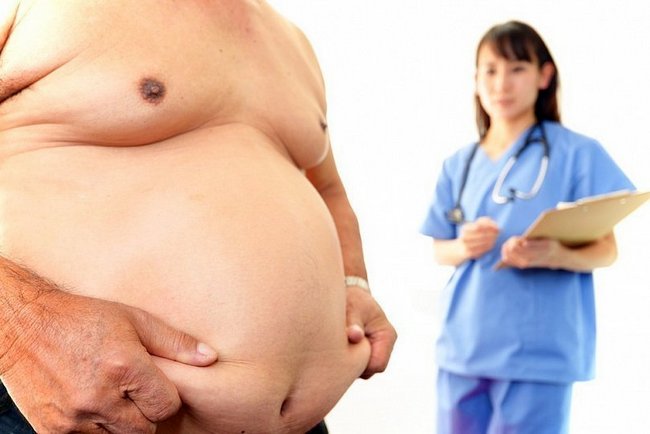
- поздовжня / рукавна резекція — найбільш щадна операція, найчастіше призначається при ожирінні, коли видаляється бічна частина шлунка, при цьому важливі вузли органу не зачіпаються;
- дистальна — часткова резекція, коли вирізають якась частина;
- субтотальна є підвидом дистальної — це видалення майже всього органу, залишається тільки верхня його частина;
- антральная — ще один підвид дистальної резекції, передбачає вирізання 1/3 частини;
- тотальна — повне видалення органу, вкрай рідко застосовується для схуднення, тільки при самих запущених формах ожиріння;
- проксимальна не показана при схудненні, так як припускає видалення не тільки шлунку, але і прилеглих ділянок ШКТ;
- клиноподібна – дозволяє усунути маленький ділянку шлунка — найчастіше уражену пухлиною, тому при ожирінні не призначається.
Так що в цілях схуднення найчастіше призначається поздовжня резекція, після чого шлунок набуває вигляд витягнутого рукава, який багато їжі не входить.
Хід операції
Останнім часом, як правило, проводиться лапароскопічна резекція, яка передбачає найменшу травматичність, а значить — і мінімальний ризик ускладнень. Хірург робить невеликі розрізи, в які запускає спеціальну міні-камеру. Вона виводить на екран монітора зображення стану внутрішніх органів пацієнта. Це дозволяє лікарю зорієнтуватися і з максимальною точністю видалити потрібну ділянку шлунка.
Підготовка
Перед операцією проводяться підготовчі та діагностичні процедури, щоб у лікаря була повна картина стану здоров’я пацієнта.
Аналізи:
- крові (загальний);
- на згортання крові;
- на паратиреоидный гормон;
- на рівень кортизолу (аналіз сечі);
- на концентрацію ліпідів і жирів.
Обстеження:
- як функціонує печінку;
- в якому стані щитовидна залоза.
Лабораторні дослідження:
- УЗД жовчних проток та печінки;
- рентген всього ШЛУНКОВО-кишкового тракту і грудної клітини;
- електрокардіограма;
- гастроэндоскопия.
За тиждень до проведення резекції лікар попросить дотримуватися дієти, виключивши з раціону все борошняне, солодке, жирне і смажене. Напередодні ввечері і зранку того дня, коли буде призначена операція, взагалі нічого не можна їсти.
Протокол
Хід операції передбачає наступні етапи (коротко):
Тривалість операції залежить від видаленого об’єму шлунку. Якщо субтотальна резекція, то лікар може вкластися в годину. При ожирінні ситуація ускладнюється великою кількістю вісцерального жиру і великим сальником, які можуть закривати потрібні органи (так зване, ожиріння внутрішніх органів). Тому вона може тривати і всі 4 години. Тут все залежить від індивідуальних особливостей пацієнта.
Реабілітаційний період

Післяопераційний період після резекції шлунка становить 1-2 місяці. Зазвичай люди повертаються до свого звичного способу життя вже на 4 тижні. Щоб відновлення було швидким і повноцінним, необхідно дотримуватися ряду рекомендацій:
Крім цього, в перший місяць ні в якому разі не можна відвідувати громадські водойми, басейни, сауни та бані. Засмагу на пляжі та в солярії теж буде протипоказаний після резекції. Від будь-яких косметичних і фізіотерапевтичних процедур в області живота доведеться на деякий час відмовитися, щоб реабілітація не затягнулася.
Харчування
Для постоперационного періоду дуже важлива дієта. Тільки правильне харчування дозволить відновити роботу ШКТ після такого кардинального хірургічного втручання.
Дієта в перші дні після резекції
1 день:
- голодування.
2 день:
- кожні 3 години — по 2 столових ложки мінеральної води;
- слабо заварений чай;
- несолодкий фруктовий кисіль.
3 та 4 дні:
- вранці: паровий омлет / яйце некруто, 100 мл неміцного чаю;
- ланч у вигляді соку / киселя / мінеральної води, рідка каша рисова;
- на обід: слизовий рисовий суп / м’ясної крем-суп;
- полудень: відвар шипшини;
- на вечерю: м’ясне / сирне суфле;
- перед сном: 100 мл несолодкого фруктового киселю.
5 і 6 дні:
- вранці: паровий омлет / м’ясне суфле / яйце некруто, чай з молоком;
- ланч у вигляді протертою каші рисової або гречаної;
- на обід: протертий рисовий суп, м’ясне пюре на пару;
- полуденок: несолодке сирне суфле;
- на вечерю: морквяне пюре / кнелі м’ясні на пару;
- перед сном: несолодкий фруктовий кисіль.
7-й день:
- вранці: 2 яйця некруто, рисова протерта або гречана каша, неміцний чай;
- ланч у вигляді сирного парового суфле без цукру;
- на обід: протертий рисовий суп з додаванням картоплі, м’ясні котлети на пару, картопляне пюре;
- полуденок: рибне суфле на пару;
- на вечерю: кальцинований сир, кисіль;
- перед сном: сухарики з білого хліба.
З одного боку, цей період найскладніший, так як харчування буде мізерним, а стан — не зовсім хороше. З іншого боку, це час перебування пацієнта в стаціонарі, а це значить, що контроль за його харчуванням буде здійснювати лікар. При виписці він розповість, що саме з продуктів і скільки можна їсти вдома.
Перші 3-4 місяці
Доведеться посидіти на так званій «протертою» дієті.
Дозволяються:
- овочеві супи з крупами;
- відварні або парові нежирні сорти м’яса, птиці і риби у вигляді котлет, фрикадельок, кнелей, пюре, суфле;
- протерті овочі: картопля, морква, буряк, кольорова капуста, гарбуз, кабачки;
- молочні каші;
- вермішель, макарони, домашня локшина;
- яйця всмятку, омлет на пару;
- молоко, сметана, вершки, сир;
- протерті варені фрукти і ягоди;
- молочні, фруктові соуси;
- сир;
- обмежена кількість меду, джему, варення, пастили, зефіру;
- неміцні чай і каву з молоком;
- соки;
- відвар шипшини;
- олія будь-яке;
- пшеничний підсушений хліб, сухарі, нездобне печиво;
- трави у вигляді настоїв і відварів: звіробій, алое, лопух, іван-чай, подорожник.
Забороняються:
- грибні, м’ясні, рибні бульйони;
- жирне м’ясо і риба;
- смажене;
- солоне;
- копчене;
- гострі закуски;
- маринади;
- пироги;
- здобне тісто;
- сирі овочі і фрукти;
- редис, бруква в будь-якому вигляді.
Через 4 місяці
При відсутності ускладнень лікар порекомендує перейти на непротертий варіант лікувальної дієти № 1 або стіл №5. Через півроку за таких умов можна буде харчуватися, згідно столу №15.
Але в будь-якому випадку потрібно мати на увазі, що після операції до газованій воді і фастфудів повернення не буде до кінця життя.
У рідкісних випадках із-за такого своєрідного раціону можуть спостерігатися авітаміноз і анемія, при їх виявленні тут же прописуються необхідні вітамінні і залізовмісні препарати.
Резекція шлунка спочатку проводиться для лікування серйозних, часто смертельно небезпечних захворювань. Призначення даної операції для схуднення не завжди виправдовує себе, з урахуванням всіх мінусів. Тому, перш ніж вирішуватися на такий кардинальний і навіть відчайдушний крок, слід спочатку перепробувати інші методи боротьби із зайвою вагою, а потім зважити всі за і проти. Якщо іншого виходу немає, і лікар сам рекомендує гастрэктомию — тоді варто скористатися досягненнями сучасної медицини і лягти на операцію.
Читайте також: «Все про ожиріння».